Asse dello stress
Qualsiasi stimolo o evento (psicologico, fisico, sociale, cardiocircolatorio, metabolico, virale, batterico, etc.) in grado di alterare l’equilibrio interno del corpo e l’omeostasi del sistema immunitario viene definito come “stressor” (Pozzi, 2002; Elenkov et al., 2002).
In presenza di stressors si attiva l’asse ipotalamo-ipofisi-surrene (detto anche “asse HPA”) con conseguente rilascio di cortisolo.
Più precisamente si ha secrezione di CRH dall’ipotalamo, successiva secrezione di ACTH dall’ipofisi e conseguente secrezione di cortisolo dalla corticale del surrene. Ecco perché l’asse HPA è chiamato anche “asse dello stress” ed il cortisolo l’“ormone dello stress”, proprio perché intervengono in condizioni di stress di vario tipo.
Attivazione asse HPA
Gli stressors fanno attivare una serie di segnalazioni cellulari di tipo infiammatorio. L’infiammazione è il mezzo col quale il corpo riesce ad attivare il sistema immunitario (immunità cellulare).
In questo modo il sistema immunitario entra in azione per debellare la “causa” (virale, batterica, etc.) dell’infiammazione. Rimuovere la “causa” dell’infiammazione, non equivale a rimuovere l’infiammazione stessa.
Esempio: lo stressor (parassita, virus, etc.) determina la secrezione di citochine proinfiammatorie (IL-6, TNFα, IL-1α, etc.). Le citochine proinfiammatorie a loro volta agiscono sul sistema immunitario.
Ecco che entra in causa il cortisolo. L’infiammazione acuta è essa stessa potente stimolatrice dell’asse HPA con successiva secrezione di cortisolo; il cortisolo a sua volta spegne il processo infiammatorio, deprimendo le citochine proinfiammatorie. Quindi, l’equilibrio si ristabilisce.
Il cortisolo è fondamentale poiché è:
- antinfiammatorio;
- immunosoppressore.
Infiammazione acuta e cronica e secrezione di cortisolo
L’infiammazione “acuta” stimola la secrezione di cortisolo.
In tal modo, per i motivi appena descritti, l’infiammazione e la risposta immunitaria si placano. Invece, l’infiammazione “cronica” attenua la secrezione di cortisolo, e l’infiammazione e la risposta immunitaria perdurano (Rao et al., 2016).
Infiammazione cronica e alterazione dell’asse dello stress
L’infiammazione di tipo cronico crea tre complicazioni di base:
- Scarsa secrezione di cortisolo rispetto all’entità dei processi infiammatori. Questa condizione è meglio nota come “insufficienza surrenalica” (Rao et al., 2016).
- Alterazione del ritmo circadiano dell’asse dello stress. L’elevato livello cronico di citochine proinfiammatorie è in grado di stimolare la secrezione di cortisolo dal surrene in maniera indipendente dall’attivazione dell’asse dello stress (asse HPA). La secrezione di cortisolo evocata dalle citochine inibisce CRH e ACTH; il risultato ultimo è sfasamento delle circadianità dell’asse HPA (Rao et al., 2016).
- Resistenza dei recettori al cortisolo.
Ciò comporta che seppure il cortisolo è secreto, questo non riesce ad espletare la sua azione antinfiammatoria per via dell’alterazione del suo recettore (Cohen et al., 2012).
Obesità e patologie autoimmuni. Conseguenze dell’alterazione dell’asse HPA
L’iporesponsività dell’asse HPA con conseguente scarsa secrezione di cortisolo ed alterazione della ritmicità circadiana dello stesso asse, entrambe conseguenti all’infiammazione cronica, predispongono alla depressione, patologie autoimmuni, insulino resistenza e diabete di tipo 2 (Rao et al., 2016; Kasperlik-Załuska et al., 1998; Joseph et al., 2017).
L’infiammazione cronica può avere diverse origini e l’obesità è una di queste.
L’obesità, infatti, rappresenta un fattore di elevato rischio per le patologie autoimmuni: artrite reumatoide, lupus eritematoso, sclerosi multipla, diabete di tipo 1, psoriasi, artrite psoriasica, tiroidite di hashimoto, malattie infiammatorie intestinali: morbo di Crohn e rettocolite ulcerosa (Versini et al., 2014).
Obesità e patologie autoimmuni. Artrite reumatoide, composizione corporea e mortalità
L’artrite reumatoide è una malattia infiammatoria cronica dovuta ad un elevato livello di citochine proinfiammatorie che determinano infiammazione del tessuto sinoviale, lesione della cartilagine e perdita di tessuto osseo.
Le citochine proinfiammatorie coinvolte nell’artrite reumatoide sono: TNFα, IL-6, IL-1β (Rao et al., 2016).
Sono esattamente le stesse citochine che vengono prodotte in caso di aumento del grasso viscerale.
L’obesità è quindi una condizione altamente predisponente per l’artrite reumatoide.
L’artrite reumatoide espone alla mortalità anche in funzione delle variazioni di composizione corporea (George et al., 2016).
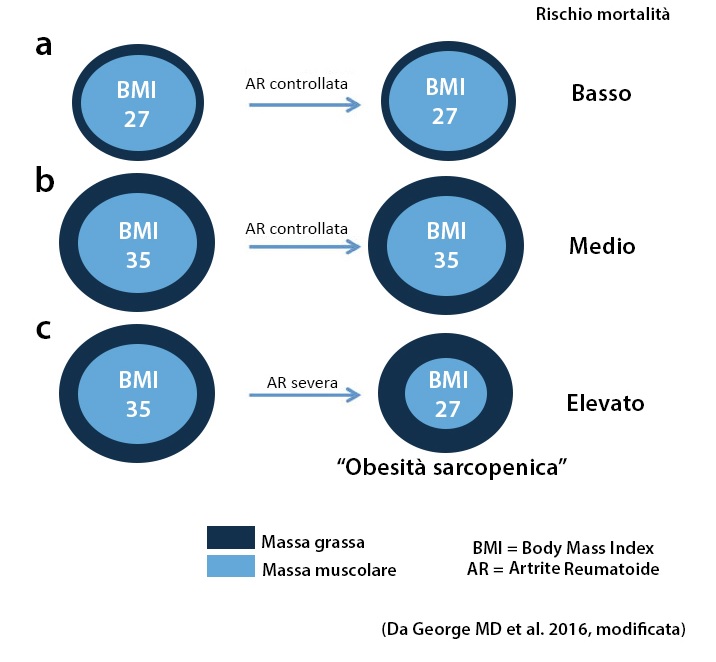
In figura si riportano i diversi livelli di rischio di mortalità in base alla composizione corporea in soggetti con artrite reumatoide.
L’artrite reumatoide in presenza di un basso livello di adiposità determina un basso rischio di mortalità. Il rischio diventa moderato se aumenta l’adiposità. Il rischio è elevato quando si perde peso e questo è dato da perdita di massa muscolare e contemporaneo aumento di grasso corporeo (obesità sarcopenica).
Questo fa capire due concetti essenziali al preservamento della salute:
- una ottimale composizione corporea allontana lo spettro delle malattie croniche;
- in condizioni di malattia, la qualità della composizione corporea fa la differenza sul rischio di mortalità.
Non è necessario dilungarsi ulteriormente per comprendere quanto disporre di una composizione corporea fortemente alterata (obesità, sarcopenia, obesità sarcopenica) sia sinonimo di essere una “bomba ad orologeria”.
Reddito ed istruzione influiscono su obesità e malattie croniche
Poco importano le preferenze/gusti personali che acclamano che essere grassi sia “bello” quando le evidenze scientifiche e la biologia del tessuto adiposo associano l’essere grassi ad una condizione ad elevata morbidità e mortalità.
Essere “abbondanti” nella prima metà del 900, a cavallo tra le due guerre, era prerogativa solo delle classi sociali più abbienti che potevano assumere più cibo, più volte al giorno e di qualità diversa, mentre il resto della popolazione assumeva il cibo per sfamarsi piuttosto che per nutrirsi.
L’essere in sovrappeso era riflesso di un apporto alimentare quantitativo che consentiva di non “morire di fame”. Invece, l’esilità era riflesso di povertà e di condizione cagionevoli della grande parte della popolazione povera il cui desiderio era quello di riuscire a sfamarsi almeno una volta al giorno.
Quindi, se in tali contingenze storiche appartenere a classi ponderali con valori di BMI più alti era correlato positivamente allo stato di salute (riferito al non morire di fame) ed a quello socio economico. Nella società odierna vi è una inversione del trend dello status socio economico e di salute legati al peso corporeo. Oggi, essere in sovrappeso o obesi è sinonimo di una o più delle seguenti quattro condizioni:
- basso livello di educazione;
- basso reddito familiare;
- elevato rischio relativo di morbidità e mortalità;
- poca cura ed amore verso se stessi.
Nei grafici che seguono si può vedere come sovrappeso e obesità siano inversamente correlati al livello di istruzione e reddito familiare (cioè, più basso è il livello di istruzione e reddito familiare maggiore è l’obesità/sovrappeso).
Inoltre, si riporta la distribuzione geografica in Italia della correlazione inversa tra tali fattori: più si procede verso “Sud” più diminuisce il livello di istruzione e di reddito e più aumentano sovrappeso, obesità e patologie croniche.
Persone che hanno conseguito un titolo universitario
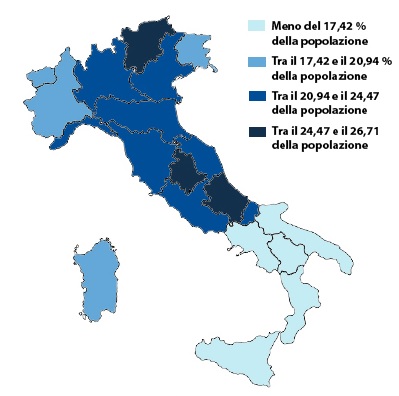
Dati relativi anno 2011 fonte sconosciuta
Reddito Italiano Medio – Regione per Regione
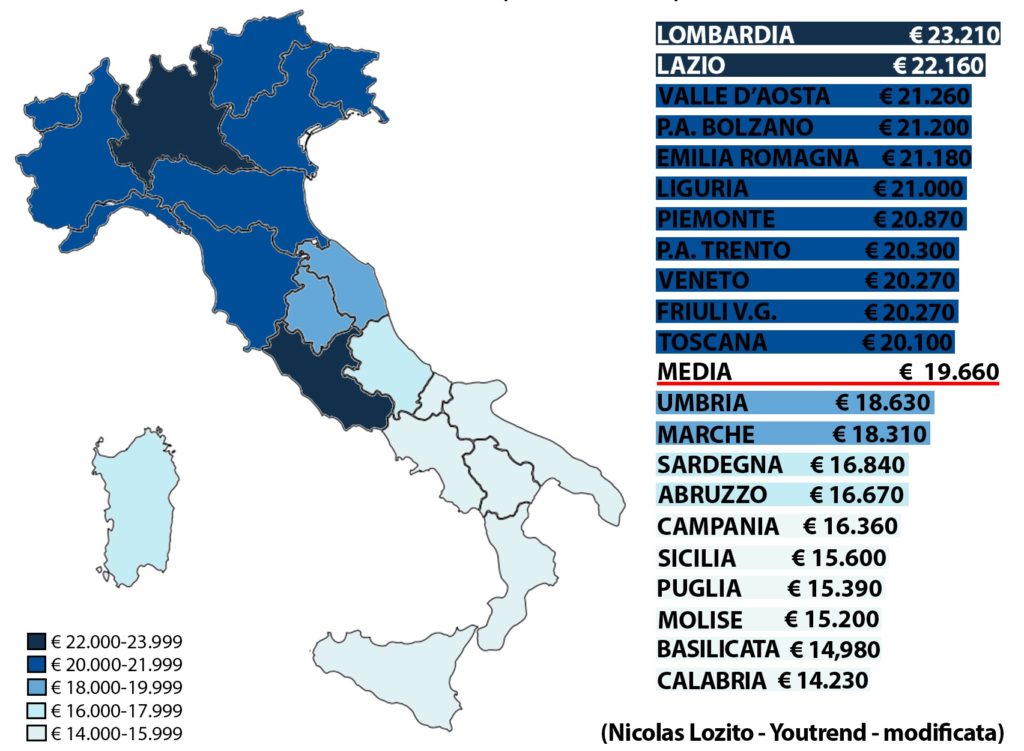
dati Istat (relativi al 2011)
Sovrappeso+obesità per regione, bambini di 8-9 anni della 3° primaria

Una o più malattie croniche gravi, quintili di prevalenze regionali (x100) standardizzate per età
Obesità e patologie autoimmuni. Focus sullo stile di vita e non sulla dieta
Quanto esposto finora fa comprendere che per combattere l’obesità bisogna, prima di tutto, capire come questa determini profonde alterazioni immunitarie e come queste incidano negativamente sullo stato di salute.
Sulla base di ciò è possibile combattere l’obesità attraverso strategie di acculturamento ancor prima di procedere con le strategie di dimagrimento.
Mi spiego: se non si capisce che il debellamento dell’obesità non consegue ad una semplice perdita di peso/grasso corporeo ma piuttosto ad un radicale cambiamento dello stile di vita dal quale dipende la strutturazione definitiva di un fisico magro (cioè con una buona composizione corporea), qualsiasi dieta risulterà fallimentare nel lungo termine; ecco perché le “diete” non funzionano mai.
E’ il miglioramento dello stile di vita quotidiano vita natural durante che risolve l’obesità e per sempre e non la dieta a carattere “occasionale/stagionale”.
Il significato originario ed originale di dieta deriva dal latino “diaeta” e dal greco “dìaita”. Cioè: “modo di vivere o stile di vita” che prevede una serie di regole relative all’alimentazione, esercizio fisico e riposo.
La dieta, nel senso occidentalizzato del suo significato, si riferisce a mere speculazioni caloriche che nella maggior parte delle volte non tengono in considerazione importanti fattori nutrizionali, ormonali e immunitari.
Nessuno diventa obeso perché mangia male in un giorno o un mese, ma solo quando sul mangiar male si struttura il proprio stile di vita.
E così pure, nessuno dimagrisce con successo e definitivamente grazie ad uno o più mesi di dieta dimagrante, ma solo quando la quotidianità si struttura in modo indelebile su uno stile di vita sano.
Obesità e patologie autoimmuni