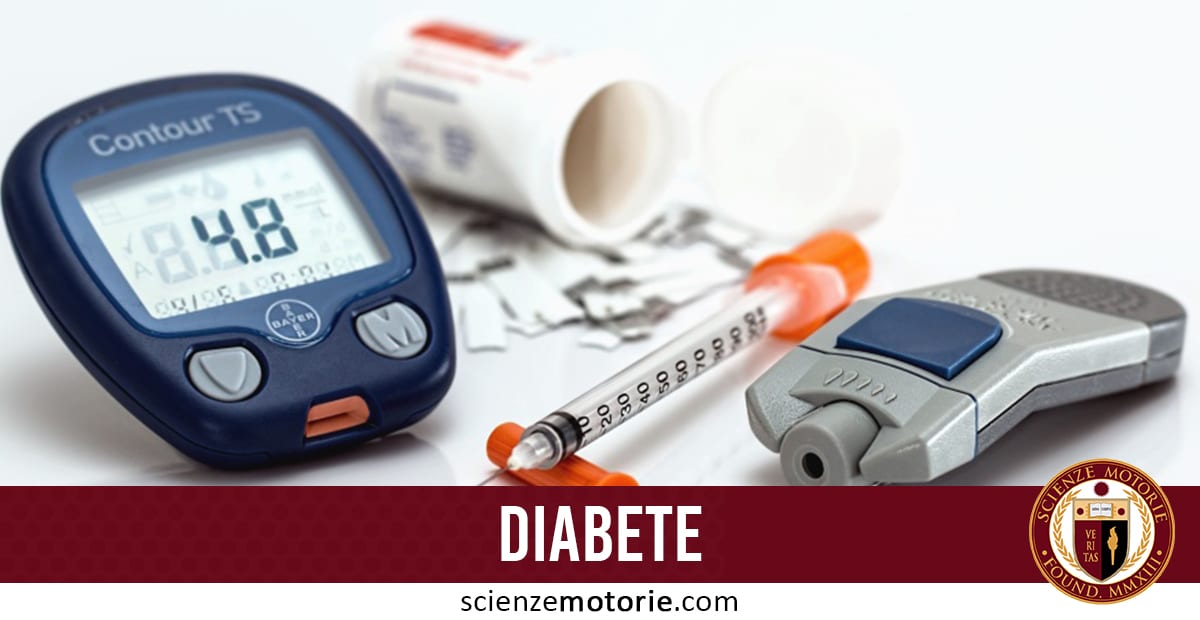
Il diabete è una condizione che compromette la capacità del corpo di processare il glucosio nel sangue.
Il numero stimato di persone di età superiore a 18 anni con diabete diagnosticato e non diagnosticato è di 45,2 milioni. La cifra rappresenta tra il 27,9 e il 32,7 per cento della popolazione.
Senza un’attenta gestione, il diabete può portare a un accumulo di zuccheri nel sangue, che può aumentare il rischio di complicazioni pericolose, tra cui ictus e malattie cardiache.
Possono verificarsi diversi tipi di diabete e la gestione della condizione dipende dal tipo. Non tutte le forme di diabete derivano da una persona in sovrappeso o che conduce uno stile di vita inattivo. In effetti, alcuni sono presenti fin dall’infanzia.
Tipi di Diabete
Possono svilupparsi tre tipi principali di diabete: tipo 1, tipo 2 e diabete gestazionale:
- Diabete di tipo I: noto anche come diabete giovanile, questo tipo si verifica quando il corpo non riesce a produrre insulina. Le persone con diabete di tipo I sono insulino-dipendenti, il che significa che devono assumere l’insulina artificiale quotidianamente per rimanere in vita.
- Diabete di tipo 2: il diabete di tipo 2 influenza il modo in cui il corpo usa l’insulina. Mentre il corpo produce ancora insulina, a differenza del tipo I, le cellule del corpo non rispondono in modo efficace come una volta. Questo è il tipo più comune di diabete, secondo l’Istituto Nazionale di Diabete e Malattie Digestive e Rene, e ha forti legami con l’obesità.
- Diabete gestazionale: questo tipo si verifica nelle donne durante la gravidanza quando il corpo può diventare meno sensibile all’insulina. Il diabete gestazionale non si verifica in tutte le donne e di solito si risolve dopo il parto.
Tipi meno comuni di diabete includono il diabete monogenico e il diabete correlato alla fibrosi cistica.
Prediabete
I medici riferiscono che alcune persone hanno prediabete o diabete borderline quando la glicemia è solitamente compresa tra 100 e 125 milligrammi per decilitro (mg / dL).
I livelli normali di zucchero nel sangue si collocano tra 70 e 99 mg / dL, mentre una persona con diabete ha un tasso di zucchero nel sangue superiore a 126 mg / dL.
Il livello di prediabete significa che la glicemia è più alta del solito ma non così alta da costituire il diabete.
Le persone con prediabete sono, tuttavia, a rischio di sviluppare il diabete di tipo 2, anche se di solito non avvertono i sintomi del diabete completo.
I fattori di rischio per prediabete e diabete di tipo 2 sono simili e includono:
- essere sovrappeso
- una storia familiare di diabete
- avente una lipoproteina ad alta densità (HDL) colesterolo livello inferiore a 40 mg / dL o 50 mg / dL
- una storia di ipertensione arteriosa
- avendo il diabete gestazionale o dando alla luce un bambino con un peso alla nascita di più di 9 chili
- una storia di sindrome dell’ovaio policistico (PCOS)
- di discendenza afro-americana, nativa americana, latino-americana o asiatica-insulare del Pacifico
- avere più di 45 anni
- avere uno stile di vita sedentario
Se un medico identifica che una persona ha prediabete, raccomanderà che l’individuo apporti cambiamenti salutari che possono idealmente fermare la progressione verso il diabete di tipo 2. Perdere peso e avere una dieta più salutare può spesso aiutare a prevenire la malattia.
Come si sviluppano i problemi dell’insulina
I medici non conoscono le cause esatte del diabete di tipo I. Il diabete di tipo 2, noto anche come insulino-resistenza, ha cause più chiare.
L’insulina consente al glucosio dal cibo di una persona di accedere alle cellule del proprio corpo per fornire energia. La resistenza all’insulina è solitamente il risultato del seguente ciclo:
- Una persona ha geni o un ambiente che rendono più probabile che non siano in grado di produrre abbastanza insulina per coprire la quantità di glucosio che mangiano.
- Il corpo cerca di produrre insulina extra per elaborare il glucosio ematico in eccesso.
- Il pancreas non riesce a tenere il passo con le crescenti richieste e l’eccesso di zucchero nel sangue inizia a circolare nel sangue, causando danni.
- Nel tempo, l’insulina diventa meno efficace nell’introdurre il glucosio nelle cellule e i livelli di zucchero nel sangue continuano a salire.
Nel caso del diabete di tipo 2, l’insulino-resistenza ha luogo gradualmente. Questo è il motivo per cui i medici raccomandano spesso di apportare cambiamenti nello stile di vita nel tentativo di rallentare o invertire questo ciclo.
Esercizi e consigli dietetici
Se un medico diagnostica a una persona il diabete di tipo 2, spesso raccomandano di apportare modifiche allo stile di vita per supportare la perdita di peso e la salute generale.
Un medico può consigliare una persona con diabete o prediabete a un nutrizionista. Uno specialista può aiutare una persona con diabete a condurre uno stile di vita attivo ed equilibrato ea gestire la condizione.
I passaggi che una persona può intraprendere per abbracciare uno stile di vita con diabete includono:
- Avere una dieta ricca di cibi freschi e nutrienti, tra cui cereali integrali, frutta, verdura, proteine magre, latticini a basso contenuto di grassi e fonti di grassi salutari, come le noci.
- Evitare cibi ad alto contenuto di zuccheri che forniscono calorie vuote o calorie che non hanno altri benefici nutrizionali, come bibite zuccherate, cibi fritti e dessert con zucchero alto.
- Astenersi dal bere quantità eccessive di alcol o mantenere l’assunzione di meno di un drink al giorno per le donne o due drink al giorno per gli uomini.
- Impegnarsi in almeno 30 minuti di esercizio al giorno per almeno 5 giorni della settimana, come camminare, fare aerobica, andare in bicicletta o nuotare.
- Riconoscere i segni di basso livello di zucchero nel sangue durante l’attività fisica, tra cui vertigini, confusione, debolezza e sudorazione profusa.
- Le persone possono anche adottare misure per ridurre il loro indice di massa corporea (BMI), che può aiutare alcune persone con diabete di tipo 2 a gestire la condizione senza farmaci.
Gli obiettivi di perdita di peso lenti e costanti hanno maggiori probabilità di aiutare una persona a mantenere benefici a lungo termine.
Usare l’insulina
Le persone con diabete di tipo I e alcune persone con diabete di tipo 2 possono aver bisogno di iniettare o inalare insulina per mantenere i livelli di zucchero nel sangue e far sì che non diventino troppo alti. Sono disponibili vari tipi di insulina e la maggior parte sono raggruppati in base alla durata del loro effetto. Ci sono insuline rapide, regolari, intermedie e ad azione prolungata.
Alcune persone useranno un’iniezione di insulina a lunga durata d’azione per mantenere costantemente bassi i livelli di zucchero nel sangue. Alcune persone possono usare l’insulina ad azione rapida o una combinazione di tipi di insulina. Qualunque sia il tipo, una persona di solito controlla i livelli di glucosio nel sangue usando un polpastrello.
Questo metodo di controllo dei livelli di zucchero nel sangue comporta l’uso di una speciale macchina portatile chiamata glucometro. Una persona con diabete di tipo I utilizzerà quindi la lettura del livello di zucchero nel sangue per determinare la quantità di insulina di cui hanno bisogno.
L’auto-monitoraggio è l’unico modo in cui una persona può scoprire i livelli di zucchero nel sangue. Supponendo che il livello da qualsiasi sintomo fisico che si manifesta possa essere pericoloso a meno che una persona sospetti di glucosio estremamente basso e pensi di aver bisogno di una dose rapida di glucosio.
Quanto è troppo?
L’insulina aiuta le persone con diabete a vivere uno stile di vita attivo. Tuttavia, può portare a gravi effetti collaterali, soprattutto se una persona amministra troppo.
Un’ eccessiva insulina può causare ipoglicemia o glicemia estremamente bassa e portare a nausea, sudorazione e agitazione.
È essenziale che le persone misurino attentamente l’insulina e seguano una dieta coerente che equilibra il più possibile i livelli di zucchero nel sangue.
Suggerimenti per l’autocontrollo
L’auto-monitoraggio dei livelli di zucchero nel sangue è vitale per un’efficace gestione del diabete, aiutando a regolare la pianificazione dei pasti, l’attività fisica e quando assumere i farmaci, compresa l’insulina.
Anche se le macchine di auto-monitoraggio della glicemia (SMBG) variano, generalmente includono un metro e una striscia di test per generare letture e un pungidito per pungere la pelle e ottenere una piccola quantità di sangue.
Tuttavia, le seguenti precauzioni e misure si applicano a molte delle macchine sul mercato:
- Assicurarsi che entrambe le mani siano pulite e asciutte prima di toccare le strisce reattive o il misuratore
- Non utilizzare una striscia reattiva più di una volta e conservarli nel loro contenitore originale per evitare che l’umidità esterna cambi il risultato.
- Tenere i contenitori chiusi dopo il test.
- Controllare sempre la data di scadenza.
- I vecchi misuratori potrebbero richiedere la codifica prima dell’uso. Verificare se la macchina attualmente in uso ha bisogno di questo.
- Conservare il misuratore e le strisce in un’area asciutta e fresca.
- Portare il misuratore e le strisce in consultazioni, in modo che un medico di base o uno specialista possa verificarne l’efficacia.
Una persona che si auto-controlla il diabete usa un dispositivo chiamato glucometro. La puntura del dito per ottenere un campione di sangue è una procedura delicata e semplice.
Sono importanti le seguenti precauzioni:
- Pulire l’area da cui proviene il campione con acqua saponata e calda per evitare che residui di cibo penetrino nel dispositivo e distorcano la lettura.
- Scegli una lancetta piccola e sottile per il massimo comfort.
- La lancetta dovrebbe avere impostazioni di profondità che controllano la profondità della puntura. Regola questo per comodità.
- Molti glucometri richiedono solo un campione di sangue a goccia.
- Prendi il sangue dal lato del dito, poiché ciò causa meno dolore. L’uso del dito medio, dell’anulare e del mignolo potrebbe essere più comodo
- Mentre alcuni misuratori consentono di prelevare campioni da altri siti di test, come le cosce e le braccia, i polpastrelli o i palmi esterni producono risultati più accurati.
- Smaltire le lancette in linea con le normative locali per sbarazzarsi di oggetti appuntiti.
Anche se ricordare l’auto-monitoraggio implica adattamenti dello stile di vita, non deve essere un processo scomodo.
Conclusioni
Il diabete è una condizione grave e cronica. Secondo l’American Diabetes Association (ADA), questa patologia è la settima causa di morte negli Stati Uniti.
Mentre il diabete stesso è gestibile, le sue complicanze possono avere un impatto grave sulla vita quotidiana, e alcune possono essere fatali se non trattate immediatamente.
Le complicazioni del diabete includono:
- malattie dentali e gengivali
- problemi agli occhi e perdita della vista
- problemi ai piedi, tra cui intorpidimento, che porta a ulcere e ferite e tagli non trattati
- malattia del cuore
- danno nervoso, come la neuropatia diabetica
- ictus
- malattie renali
Nel caso della malattia renale, questa complicanza può portare a insufficienza renale, ritenzione idrica quando l’organismo non smaltisce correttamente l’acqua e una persona che ha difficoltà a controllare la vescica.
Monitorare regolarmente i livelli di glucosio nel sangue e moderare l’assunzione di glucosio può aiutare le persone a prevenire le complicazioni più dannose del diabete di tipo 2.
Per quelli con diabete di tipo 1, l’assunzione di insulina è l’unico modo per moderare e controllare gli effetti della condizione.
Le complicazioni del diabete possono essere gravi, tra cui insufficienza renale e ictus, quindi la gestione della condizione è di vitale importanza.